Mellrák alfajok
Szinonimák tágabb értelemben
Mellrák, mellrák, invazív ductalis mellrák, invazív lobularis mellrák, gyulladásos mellrák, Paget-kór, karcinóma in situ
Angol: mellrák

A mellrák ugyanaz, mint az emlőrák?
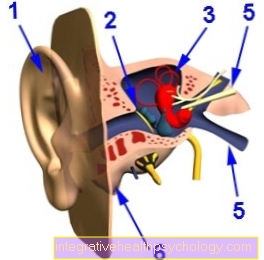
Alapvetően sokféle mellrák létezik, attól a sejttípustól függően, amelytől a rák eredetileg kialakult. Ezen mellrákok némelyike azonban nagyon ritka, és a gyakorlatban csak csekély szerepet játszik. Az emlőrák két legfontosabb típusa a tejvezetékek (ductules = lat. Duct) és az emlőmirigy-lebenyek (lobules = lat. Lobules) sejtjeiből származik, ezért „ductalis” és „lobularis” emlőráknak nevezzük.
További információ a témáról: Hogyan lehet felismerni az emlőrákot?
frekvencia
Az emlőrákos esetek 85-90% -a a tejvezetékek szövetéből származik, ezért ductalis carcinoma. A döntő tényező az, hogy a daganat a tejcsatornákban növekszik-e, és azok külső határa - más néven alapembermembrán - sértetlen, vagy vajon a daganat e határon túl a szomszédos szövetekbe nőtt-e. További különbséget tesz itt a nem invazív módon növekvő precarinális stádiumok, más néven in situ carcinoma, amelyekben a külső határ sértetlen, és az invazív módon növekvő carcinomák, amelyekben a daganat átlépte a külső határt. Ez a megkülönböztetés fontos, mivel hatással van az emlőrák előrejelzésére és a kezelési lehetőségekre.
A lobularis emlőrák a rákos esetek 10-15% -áért felelős. Itt is különbséget kell tenni a nem invazív és invazív módon növekvő daganatok között. Ha a daganat az emlőmirigyek szövetére korlátozódik, akkor in situ lobularis carcinomanak nevezzük, ha a szöveten túl nő, invazív lobularis carcinomának nevezzük.
A mell felépítését lásd a témánkban: Női mell
Mellrák: besorolás
A WHO osztályozása 2001-től
A. Nem invazív daganatok
- közös carcinoma: ductalis carcinoma in situ (DCIS), lobularis carcinoma in situ (LCIS)
B. Invazív mellrák
- gyakori carcinoma: invazív ductalis emlőkarcinóma, invazív lobularis emlőkarcinóma
- Ritka rákok: nyálkahártya mellrák, medullaáris mellrák, papilláris mellrák, tubuláris mellrák, apokrin mellrák
C. Különleges nyomtatványok
- Gyakori carcinoma: A mellbimbó Paget-kórja, gyulladásos mellrák
Karcinóma in situ
Alatt Karcinóma in situ megértjük a rosszindulatú szövetek proliferációját, amely nem invazív módon növekszik a szövetben. Ez azt jelenti, hogy növekedése egy szöveti rétegre korlátozódik. Ezért a rák egy előzetes stádiuma, amelyet továbbra is műtéten lehet kezelni. Ha teljesen eltávolítják, akkor a legtöbb esetben már nem válhat invazív rákos formává. Ha azonban in situ hagy rákot, fennáll a degeneráció veszélye, amely az egyéntől és a rák jellegétől függően csak idő kérdése.
A "DCIS" -et néha előzetes beavatkozási szakasznak is hívják (Rákkeltő betegség) kijelölt. Mivel még nem tört be az alapanyag membránján keresztül, nem alakulhatnak ki leánydaganatok (áttétek). A DCIS-ről az invazív ductalis carcinomára való átmenet időtartama becslések szerint kevesebb, mint tíz év. Annak egyértelmű bizonyítékát, hogy a lelet in situ carcinoma, csak a patológus (az emlőrák szövetmintájának vizsgálata) nyújthatja be, miután az egész gyanús területet eltávolították. Ezt megelőzően a képalkotó eljárások egyike sem zárhatja ki azt, hogy a gyanús terület egy kis területen még nem törött át az alapemembránon, és így invazív (kiszorító) növekedésgé fejlődött ki.
De a szövet patológus általi legfontosabb megfigyelése mellett az utóbbi nem mindig nyújt megbízható információt arról, hogy az alapemembrán ép maradt-e. Ha a daganat meghaladja az 5 cm-t, akkor annak valószínűsége körülbelül 60%, hogy invazív növekedés történt az alapmembránon keresztül. Nem minden DCIS fejlődik invazív formává. Feltételezzük, hogy a DCIS körülbelül 50% -a később invazívvá válik, ám erről nincs megbízható adat. A DCIS mindkét mellekben az esetek 10–30% -ában jelentkezik függetlenül.
Az in situ ductus carcinoma általában nem tapintható, mint csomó vagy az emlő megkeményedése, és az ultrahang általában nem mutat semmilyen eredményt. A DCIS - t leggyakrabban véletlenszerűen diagnosztizálják mammográfiai szűrés útján (lásd a 22azaz: Mammográfia) felfedezték. Különösen gyanúsak az elszórt meszesedések, az úgynevezett mikrokalcifikációk, amelyek gyakran nem haladják meg az millimétert, de összetételük miatt fényesen fehérnek tűnnek. Ez azonban nem jelenti azt, hogy a DCIS rejtett állapotban van a mammográfia minden meszesedése után. Ezenkívül nem minden DCIS jelenik meg a mammográfia meszesedésén keresztül.
Információ: mikromész
A meszesedést a DCIS-ben elhullott rákos sejtek okozhatják. Ezeket ezután többnyire a tumorszövet központjában helyezkedik el, azaz a rák mértéke nagyobb, mint azon a területen, ahol a meszesedés található. Ha a mammográfia szűrés során mikrokalcifikációkat észleltek, akkor a további képeknek kifejezetten ezen a területen kell követniük. Az órák elrendezése, mértéke, száma és formája alapján a következő lépésben eldönthető, hogy jóindulatúnak tűnik-e, vagy további diagnosztikai lépéseket kell-e követni. A mammográfiailag kimutatható mikrokalcifikációkat carcinoma okozza az esetek kb. 20% -ában.
Van Nuys prognosztikai index
A Van Nuys prognosztikai indexet annak létrehozására hozták létre, hogy DCIS jelenléte esetén fennáll-e a kezelés megismétlődésének veszélye a kezelés után:
Ebben az indexben a különféle tulajdonságokat figyelembe veszik és pontszerűen értékelik, ideértve a terület méretét, a differenciálódás fokát (osztályozás) és a művelet során eltávolított leletek metszéspontjának szélességét.
A differenciálódás mértékét egy patológus értékeli, akinek az eltávolított szövetet elküldik. Ha a rákos sejtek még mindig hasonlítanak a szövethez, amelyből felbukkantak, akkor differenciáltnak nevezik őket. Minél jobban megváltoztak a sejtek, annál kevésbé differenciálódtak és annál kedvezőtlenebb a prognózis. A bevitt szövetből a patológus azt is megnézheti, mennyi hely van a rákos szövet és az egészséges szövet vágott szélei között. A nagyobb távolság biztonságosabb, ugyanakkor kevésbé gyengéd az egészséges mellszövetekre. Mindegyik kritériumot (méret, margó, osztályozás) 1-3 ponttal osztályozzuk, és összeadjuk úgy, hogy legalább 3 és max. 9, 3 ponttal a legalacsonyabb a megismétlődés kockázata.
A Van Nuys prognosztikai index kibővítéseként most figyelembe veszik a beteg életkorát is. Az előrehaladott kor itt kedvező a prognózishoz. A Van Nuys prognosztikai indexre történő felosztás alapján a további terápiás megközelítés származik.
Van Nuys prognosztikai index
- 1 pont
- A patológus osztályozása: Alig változnak a magok, és nincs nekrózis
- Vágóél mm-ben: több mint 9
- A daganat mérete mm-ben: kevesebb mint 16
- 2 pont
- A patológus osztályozása: Alig változnak a magok, csak nekrózis
- Vágóél mm-ben: 9-1
- A daganat mérete mm-ben: 16-40
- 3 pont
- A patológus osztályozása: Erős magváltozások és nekrózis
- Vágóél mm-ben: kevesebb, mint 1
- A daganat mérete mm-ben: nagyobb, mint 40
További információt a weboldalunkon talál Mellrák stádiumok.
A carcinoma speciális formája in situ
A DCIS egyik speciális formája a Paget carcinoma is A mellbimbó Paget-kórja hívott. A DCIS a mellbimbó lokalizáltan elterjedhet a mellbimbó bőrén és gyulladást okozhat, ott szekrécióval és duzzanattal.
Nem szabad összetéveszteni a mellbimbó Paget-kórjával Paget-kór a csontváz. Ez egy csontbetegség, amelynek pontos okát még nem sikerült tisztázni, és amely a csontok átalakulásához és a csonttörések nagyobb kockázatához vezet.
Lobularis carcinoma in situ
A lobularis carcinoma in situ (LCIS) viszonylag ritka, csak az összes nem invazív daganat 5% -át teszi ki. Ez ritkán vezet mikrokalcifikációhoz, ezért általában véletlenszerűen előfordul biopszia során. Az in situ ductalis carcinomával ellentétben maga az LCIS-t nem rákkeltő állapotnak, hanem a megnövekedett kockázat mutatójának (Lásd még: Mellrák kockázata) az emlőrák kialakulásához. Az LCIS az esetek 40% -ában függetlenül mindkét mellnél jelentkezik, egyszerre. Az LCIS esetében nincs olyan osztályozás, amely összehasonlítható lenne a Van Nuys-indexel.
Mi az invazív emlőrák?
Az invazív emlőrák az emlőben lévő olyan tömeg, amely beszivárog és kiszorítja az egészséges emlőszövetet. Ezért rosszindulatúnak kell tekinteni. A beszivárgás mélysége szerint különbséget kell tenni az emlőrák különböző stádiumai között, amelyek terjedésekor a rákos szövetek nagyobb valószínűséggel terjednek más szervekbe. Ezért jellemző, hogy lokális növekedésében nem tapad be az emlőszövet természetes tüneteihez vagy más szervekhez viszonyítva. Tovább növekszik, és az eredeti szervén kívüli szöveteket is érinti.
Invazív ductalis emlőrák
Az invazív ductalis rák az emlőrák leggyakoribb formája, 70-80% -ban. Ez magában foglalja néhány ritkabb formát is, amelyek különböznek prognózisukban és a kezelés különböző formáira adott válaszukban. Az invazív ductalis emlőrák a tejcsatornák sejtjeiből fejlődött ki, de áttörött az alapemembránon, amely elválasztja a csatornákat a többi szövettől. Tehát ez már nem korlátozódik a tejcsatornákra.
Invazív lobularis emlőrák
Az invazív lobularis rák 10-20% -ánál szignifikánsan ritkábban fordul elő, mint ductalis társa. Ez az emlőmirigy lebenyében merül fel, de áttörött az elválasztó alaphámmembránon és behatolt más szövetekbe.
Az ilyen típusú rák terjedését általában diffúznak nevezik, ami azt jelenti, hogy nincsenek egyértelmű határok. Ezen túlmenően az ilyen típusú rákban ritkán fordul elő mikrokalcifikáció, ami azt jelenti, hogy az invazív lobularis emlőrákot főként a mell MR-jével vagy egyéb okokból elvégzett biopsziákból észlelik.
Az invazív lobularis rákot mammográfiával ritkán diagnosztizálják.
A lobularis emlőrák nem érzékeny a sugárzásra, ezért a ductalis formától eltérően kezelik.
Kérjük, olvassa el a vonatkozó témáinkat:
- Mellrák kezelés
- Mellrák kemoterápia
- Mellrákos sugárterápia
- Mellrák műtét
Mi a nem invazív emlőrák?
A nem invazív emlőrák úgy tekinthető a mell olyan tömegére is, amely azonban nem haladja meg a mell természetes határait. Ez a rák, akárcsak az invazív emlőrák, rosszindulatúnak tekinthető, de nem pusztítja el a test saját mellszövetét. Inkább kiszorítja más szöveteket növekvő térfogata révén, mint beszivárogva. Ez a rák szintén képes terjedni, de ez többé-kevésbé valószínű az emlőrák pontos típusától függően.
Gyulladásos mellrák
A gyulladásos mellrák rendkívül ritka, az összes mellrákos eset kb. 1-4% -a. Ez a rákos sejtek diffúz növekedéséhez vezet a bőr nyirokrendszerei mentén. A tünetek pl. bőrpír, túlmelegedés vagy narancshéj jelenség (Lásd még: Mellrák kimutatása). A gyulladásos mellrák gyakran emlőgyulladásra hasonlít (tőgygyulladás). A masztitisztől eltérően a beteg nem szenved fájdalmat vagy lázat.
Összességében a gyulladásos mellrák prognózisa nagyon rossz.
Paget-kór
A Paget-féle betegség (más néven Paget-carcinoma) az emlőrák egyik formája, amely túlnyomórészt ductalis carcinomából származik, és érinti a mellbimbót, és néha az egész areola-t is. A daganat általában az egyik oldalon fordul elő, és kezdetben összetéveszthető a mellbimbó gyulladásos változásával. Ez általában mindkét oldalon fordul elő. A fejlettebb szakaszokban a rák szövetkárosító növekedése a mellbimbó visszahúzódásához vezethet.
Tudjon meg többet róla az oldalunkon: Paget-kór.
Receptor státusza
A patológus az eltávolított szövetmintát nemcsak a rák típusa és a sejtek megjelenése szempontjából vizsgálja. Bizonyos festési és mérési technikákkal a hormonreceptor állapotát rutinszerűen meghatározzák, ha mellrákos daganat van-e.
A tudósok képesek voltak a múltban bebizonyítani, hogy sok emlődaganatban vannak olyan receptorok, amelyekbe az ösztrogén és a progeszteron női nemi hormonok dokkolni tudnak, és ezáltal stimulálják a rákos sejtek növekedését.
Egy másik típusú receptor, amelyet rendszeresen ellenőriznek, a HER2 / neu receptor. Az egészséges emlősejtek felületén, de a legtöbb emlőrákos sejtben is megtalálható. A HER2 / neu receptor a növekedési faktor receptoroknak nevezett osztályba tartozik. Ha aktiválódik, a sejt fejlődéséhez és növekedéséhez vezet. Hány HER2 / neu receptort tartalmaz egy sejt, egy adott gén határozza meg a sejtben. A tumorsejtekben ezt a gént gyakran gyakrabban találják meg másolatként, és lehet 10-100-szor nagyobb receptorok száma. Ez stimulálja a rákos sejteket könnyebben és erősebben növekedni, mint az egészséges sejtek. A HER / 2neu receptor skálája 0-3 tartományban van, ahol 0 azt jelenti, hogy normális számú receptor van.
Kérjük, olvassa el oldalunkat Tumor markerek az emlőrákban.
Szüksége van részletes információra ebben a témában?
Ezen a ponton szeretnénk rámutatni, hogy részletes könyv készült erről a témáról.
Tanulja meg jobban felmérni a gyógyulás esélyeit, a konzervatív és operatív intézkedéseket, valamint a kockázatokat. Tanulja meg, hogyan kell helyesen kezelni az emlőrák betegségét, és hogyan válhat kompetens beszélgetési partnerré orvosának.
Hormonreceptor állapota
Bizonyítéka Ösztrogén receptorok (ER +) vagy Progeszteron receptorok (PR +) fontos a további terápia és a prognózis szempontjából. Azoknak a daganatoknak, amelyek receptorai vannak, a hormonterápia lehetősége kínálkozik. A hormon-egyensúly bizonyos mértékű megváltoztatásával lehetőség nyílik a metasztázisok kialakulásának megakadályozására és a tumor további növekedésének lelassítására. Az összes mellrákos daganatok 2/3-a receptor pozitív, de különböznek a receptorok számában.
A 0–12 közötti skála jelzi, hogy hány receptor van az eltávolított szövet sejtében, ahol 0 jelentése nem létező (negatív a receptor számára). A receptorok száma az anti-hormonterápiára adott választól függ: a skála magasabb értéke azt jelenti, hogy a terápia hatékonysága várhatóan növekszik.
Nők korábban Változás kora gyakrabban vannak receptornegatív daganatok, a menopauza utáni nőknél nagyobb valószínűséggel receptor-pozitív daganatok vannak. Lásd a kezelés alatt: anti-hormon terápia.
ösztrogén
Az új mellrák-kezelések az adott tumor receptor státusán alapulnak. Ebből a célból a mellkasából előzetesen mintákat vesznek, és körülmények között alaposan megvizsgálják. A pontos tumorsejtségek ismeretével célzott terápiát lehet kezdeni, amely a lehető legpontosabban elpusztítja a rákot, és ezzel egyidejűleg minimalizálja a mellékhatásokat. Számos emlőrák pozitív az ösztrogénreceptorral szemben. Ez azt jelenti, hogy ez a daganat gyorsabban növekszik az ösztrogén hatására. Ha ez a receptor blokkolódik, akkor a rák szándékosan gátolja annak növekedését.
progeszteron
Az emlőrákban egy másik tipikus receptor a progeszteron receptor. Az ösztrogénreceptorhoz hasonlóan a pozitív teszt eredménye azt is jelenti, hogy a progeszteron hormon lehetővé teszi az emlőrák gyorsabb elterjedését. Más szavakkal, a nemi hormon felgyorsítja növekedését. Ha ez a receptor blokkolódik, a rákot célzott módon kezelik.
HER1
HER a "rövidítés"Humán epidermális növekedési faktor receptor"És valójában nagyon jól leírja önmagát. Valójában ezek olyan rákos sejtek növekedési faktor receptorai, amelyek aktiválásuk során támogatják a rák növekedését. Figyelembe véve a képet, úgy lehet elképzelni, mint egy kapcsolót, amely - ha megfordul - növekedési folyamatok megindulásához vezet. A HER1 azt jelenti, hogy a receptorok ezen altípusainak közül több is létezik, és ezért azokat egyszerűen csak egymás után számozzák. Ha az emlőrák pozitív ez a receptor mellett, akkor a receptor blokkolása a rák elleni célzott terápiát is jelenti.
HER2
Mint már említettük, a HER2 csak egy újabb altípus a növekedési faktor receptorokon. Fontos tudni, hogy az emlőráknak nem kell egyidejűleg HER1 és tehát HER2 pozitívnak lennie, de az emlőrákban mindkét típusú receptor egymástól függetlenül fordulhat elő. Mindkét változat számára hatékony kezelések vannak, amelyek többek között antitestek beadásával is megtervezhetők. Ezek az antitestek ezután blokkolják a szignált a receptornál, és megakadályozzák az emlőrák terjedését.
Olvassa tovább a témáról a következő címen: Antitestterápia (Anka)
Hármas negatív
A hármas negatív emlőrák egyfajta negatív mind a három fent említett receptorra. Ez azt jelenti, hogy pontosan ez a mellrák nem pozitív az ösztrogén, a progeszteron vagy a HER1 / HER2 szempontjából. Növekedése tehát teljesen független e hormonoktól és receptoroktól. Ezért az emlőrák ilyen típusát nehezebb kezelni, mint másoktól, mivel nem lehet támadni vagy blokkolni a pontos rákos szerkezetet. A legtöbb esetben a nagy dózisú kemoterápiát ezután lehetséges kombinált sugárzással kell megkezdeni, amely a rákos szövet mellett más egészséges testszövet is megsemmisíti. Tehát a mellékhatások ebben az esetben nagyobbak.
Ez a cikk szintén érdekli Önt: Az emlőrák kemoterápiájának mellékhatásai
Milyen gyógymódok vannak az emlőrák minden típusánál?
Nehéz előre jelezni a gyógyulás esélyét kifejezetten az egyes mellrákok típusainál, mivel végül sok tényező kölcsönhatása döntő jelentőségű az emlőrák előrejelzésében. Különbséget kell tenni az úgynevezett kedvező és kedvezőtlen tényezők között, amelyek közvetlenül kapcsolódnak a betegséghez. Az emlőrák típusán kívül a beteg állapota is nagy szerepet játszik. Más korábbi betegségek rontják az emlőrákból való felépülés esélyét, míg az egyébként jó általános állapotnak pozitív hatása van. Az emlőrákos nők 5 éves túlélési aránya körülbelül 88%. Ez azt jelenti, hogy a 100 mellrákos diagnosztizálással rendelkező nő közül 88 még életben van öt év után. A férfiak esetében a túlélési arány kissé rosszabb, 76%. Ennek oka az, hogy a férfiak gyakran agresszívebb típusú mellrákban szenvednek, mint a nők.
Nincs pontos adat a különféle emlőrák típusok gyógyulásának esélyéről vagy túlélési arányáról, de szűkíthetők azok a tényezők, amelyek javítják vagy rontják a gyógyulás esélyét. Három kockázati csoportot különböztetünk meg, amelyek szintén nagyon fontosak a terápiás döntéshez. Az első csoportba - az alacsony kockázatú mellrákba - beletartoznak azok a daganatok, amelyeknek jobb esélyük van a gyógyulásra, mint a többi mellrákban. Ahhoz, hogy az emlőrák az alacsony kockázatú kategóriába tartozik, bizonyos kritériumoknak teljesülniük kell. A nyirokcsomókat nem szabad befolyásolni, és a daganatok mérete nem lehet kevesebb, mint 2 cm. A nyirokcsomók részvételét mindig kedvezőtlennek kell tekinteni, és ez rontja a gyógyulás esélyét. Ezenkívül semmilyen érnek nincs hatása, mivel akkor fennáll a gyors áttétek - azaz a rák terjedésének - a veszélye.
A 35 év feletti beteg kedvezőnek tekinthető. Az emlőrákos fiatalabb nők általában egy bizonyos génmutáció (BRCA1 vagy BRCA2 mutáció) hordozói, amelyek korai életkorban különböző rákokhoz vezethetnek. Ezenkívül a degeneráció mértéke ("osztályozás“) A daganat fontos szerepet játszik. Daganatok, hogy a alacsony kockázatú csoport a G1 degenerációs fokot kapják. Ez azt jelenti, hogy a tumorsejtek továbbra is nagyon hasonlítanak az eredeti szövethez. Minél nagyobb a daganat degenerációja, annál rosszabb a gyógyulásának esélye.
Néhány éve ellenőrzik az emlőrák úgynevezett hormonreceptor-állapotát. A sok hormon receptorral rendelkező daganatok nagyobb eséllyel regenerálódnak, mivel jól reagálnak bizonyos gyógyszerekkel történő kezelésre. Azonban egy adott receptor, a Her2 receptor, káros hatással van a túlélésre. A daganatok, amelyekben a Her2 receptor van, agresszívebbek, mint azok, amelyek negatívak ezen receptorra. Eltekintve a alacsony kockázatú csoport szintén létezik közbülső- és a magas kockázatú csoport. Ez utóbbi hajlamos a gyenge helyreállítási esélyekre, és nyirokcsomó-bevonódással vagy más kedvezőtlen tényezőkkel jellemezhető, például a hormon receptorok hiánya vagy a Her2 receptor jelenléte. Az emlőrák gyógyító hajlama nagyon egyedi kérdés, és sok tényező kölcsönhatásából származik. Ezért nem adható az egész emlőrák minden típusára. Meg lehet azonban különböztetni a kedvező és a kedvezőtlen csillagképeket.
Ezek a cikkek Önt is érdekelhetik:
- A mellrákban a gyógyulás esélyei
- Prognózis mellrákban
- Az emlőrák génje
TNM emlőrák esetén
A TNM osztályozás három területre oszlik: a „T” a tumor méretét jelenti, az „N” az érintett nyirokcsomók számát, az „M” pedig a távoli metasztázisokat jelenti. Az egyes kategóriákban szereplő pontos információk lehetővé teszik a jó előrejelzést, ugyanakkor meghatározzák a terápiás lehetőségeket. Egy kicsi daganatot, amely még nem terjedt el, elsősorban a műtét működik, és így jó esélye van a gyógyulásra. Ugyanakkor előfordulhat, hogy egy nagy daganatot ki kell besugárzni, hogy elveszítse a térfogatát, majd műtétet végezzen. Orvosi szempontból a mellrákkal kapcsolatos információknak sokkal pontosabbaknak kell lenniük, hogy a daganat méretét T1-re (5 cm) és T4-re (minden mellrák, amely kihat a mellkas falára vagy a bőrére) meg kell osztani. Az érintett nyirokcsomók számát szintén pontosabban meg kell határozni a pontos régió megnevezésével (hónalj, nyakcsont stb.). A végleges osztályozás ezután minden egyes beteg számára egyedi sémát eredményez, amely mindig referenciaként szolgál a terápia során. Ezért a javulások vagy a romlások orvosi szempontból objektíven megfogalmazhatók. De ez a besorolás egyes betegek számára lehetőséget kínál arra is, hogy jobban megértsék betegségüket, és körülbelül képet kapjanak annak mértékéről.
Mi az előrejelzés?
Az egyes emlőrák típusok előrejelzése számos fontos tényező kölcsönhatásából származik. Ezért nem adható átfogó módon. Az emlőrák típusán kívül a nyirokcsomók bevonása is fontos szerepet játszik. Alapvetően a nyirokcsomóknak a hónaljba való bevonása a legfontosabb prognosztikai tényező, ahonnan az emlődaganatok áttétet képeznek más szervekben, ami nagymértékben rontja a túlélést. Kedvezőtlen prognosztikai tényező a Her2 receptor jelenléte a daganat felületén. Az ilyen mellrákok hajlamosak agresszív módon viselkedni, ezért rosszabb a prognózisuk a Her2-receptor nélküli daganatokhoz képest. A legkedvezőtlenebb prognosztikai tényező az emlőrák negatív hormonreceptor státusza. Ez azt jelenti, hogy nincsenek olyan hormonok receptorai, mint az ösztrogén vagy a progeszteron. Ez kiküszöböli annak lehetőségét, hogy gyógyszereket szedjenek ezekre a receptorokra. Ezért az ilyen daganatok előrejelzése meglehetősen gyenge.
A témával kapcsolatos további információk itt találhatók: Prognózis mellrákban
Az emlőrák besorolása
G1
Az emlőrák besorolásában szereplő „G” kifejezés a „osztályozást” jelenti, és csak a tumor mintájából származó sejteket írja le. A patológus meghatározott sejtjellemzők alapján értékeli a rosszindulatú sejtek kinézetét, és osztályozza őket jól differenciált és rosszul differenciált kategóriákká. A differenciálás azt jelenti, hogy a sejtek milyen hasonlítanak az eredeti szövet tényleges sejtjeire, vagy egyszerűen fogalmazva: továbbra is hasonlítanak-e az egészséges testsejtek. Minél jobban hasonlítanak a test saját sejtjeire, annál jobb a prognózis. A G1 azt jelenti, hogy jól megkülönböztetett rák. A prognózist tehát szövettani szempontból jónak lehet értékelni.
G2
A G2 azt jelenti, hogy a mintából származó rákos sejtek kevésbé hasonlítanak a test saját sejtjeihez. A szövet degenerációja ennélfogva kifejezettebb, mint a G1 szakaszban. A műszaki terminológiában a G2 mérsékelten differenciáltnak minősül. Jellemző tulajdonság itt például a sejtmagok alakja és mérete, amelyek egyértelműbben eltérnek a normától, mint a G1 esetében.
G3
A G3 rosszul differenciált tumor. A sejtek már nem hasonlítanak az emlőszövet eredeti sejtjeihez. Ez általában azt jelenti, hogy ez a rák nagyon agresszív és gyorsan terjed. A prognózis ennek megfelelően rosszabb, mint a többi G szakaszban. A terápia szempontjából ez azt jelenti, hogy elegendő biztonsági szintet kell fenntartani a műtét során, és szükség esetén az ezt követő kemoterápiában vagy sugárterápiában.
Ez a cikk szintén érdekli Önt: Sugárkezelés mellrák miatt
Mik az agresszív mellrákok?
Az emlőrák egyes típusait agresszívként sorolják be, mert vagy rosszul reagálnak a terápiára, vagy hajlamosak rövid idő után áttétesedni. Az emlőrák típusainak pontos osztályozása nagyon bonyolult, és számos prognosztikai szempontból releváns tényezőn alapszik. Ezért az általános kijelentéseket csak nagyon óvatosan kell megtenni. Mindenekelőtt olyan daganatok, amelyek magas degenerációt mutatnak ("osztályozás") kiállítás. Ez azt jelenti, hogy a tumorsejtek alig néznek ki az eredeti szövethez, amelyből felbukkantak. Az ilyen daganatokat G3 vagy G4 osztályba sorolják. Az ilyen agresszív daganatokra példa a rosszul differenciált, invazív, ductalis carcinoma, amelyben a G3 vagy a G4 degenerálódott.
Ugyanakkor más típusú daganatok is agresszívnek tekinthetők, ha magas mértékű degenerációt mutatnak vagy más prognosztikai szempontból kedvezőtlen tényezőket mutatnak. Fontos szempont a daganat Her2 státusza. A Her2 receptorra pozitív mellrákok agresszívebben viselkednek, mint azok, amelyek negatívak ezen receptorra. Ez egy másik példa egy agresszívabb mellrákra gyulladásos mellrák Ez a daganat hajlamos gyorsan áttörést okozni és behatolni a bőr nyirokérébe. Leginkább ductalis daganatok vannak jelen, de lobularis carcinoma is lehetséges. A gyulladásos mellrák 5 éves alatti túlélési rátát mutat, ha kezeletlenül hagyják. Még az optimális kezelés mellett is csak minden második nő él életben öt év után.